La osteoporosis vista como construcción social
El sistema de moralidad de las democracias liberales occidentales –ser buenos ciudadanos implica practicar los estilos de vida saludables recomendados desde el sistema- implica una gobernanza compartida por el Estado dando responsabilidad, pero solo en el nivel operativo, de los individuos y agentes colectivos. Pero este “sistema” no implica un conjunto homogéneo que “planifica” racionalmente las conductas de los gobernados sino que constituye un reflejo emergente de los diversos actores implicados en la salud y confrontados entre sí por el logro de sus propios objetivos.
Mientras la medicalización (el proceso por el que eventos y características de la vida cotidiana se convierten en problemas de salud y por lo tanto, son estudiados y tratados por médicos y otros profesionales de la salud) está promovida principalmente por la industria y se centra en el padecimiento, la enfermedad, el cuidado y la rehabilitación, la biomedicalización está promovida por diversos actores y se enfoca en la salud como un mandato moral que internaliza el autocontrol, la vigilancia y la transformación personal. Esto es lo central, porque claramente la biomedicalización implica el concepto de medicalización pero lo radicaliza Clarke y colegas (2010) en base a la teoría foucaultiana del biopoder y en desarrollos posteriores de Rabinow (1995).
Históricamente, la medicalización de la mujer también podría ser visto como el resultado de las interacciones entre los médicos y las mujeres dentro de determinados contextos históricos (Riessman, 1993). Las mujeres no han sido siempre víctimas meramente pasivas de medicalización, sino co-constructoras activas de la misma cuando realizaban un análisis superficial de lo que era más conveniente, y esto ha sido particularmente cierto para las mujeres de clase media.
Este proceso supone una apropiación de problemáticas que está fuera del ámbito médico y que se van a leer como problemas de salud, ampliación de las definiciones de patologías ya existentes institucionalización de nuevas definiciones. Se expande el concepto de riesgo para abarcar a casi toda la población, a partir de correr la curva de distribución normal o campana de Gauss hacia la izquierda (Heath, 2006).
De este modo, la enfermedad o el problema de salud quedan construidos socialmente ya que se deriva de la interacción social en ambientes socioculturales concretos (Conrad & Barker, 2010:569)
El objetivo teórico es mejorar la salud de los consumidores pero con la intención real de «gobernarlos a distancia», sin que se note (Rose, 1997:33).
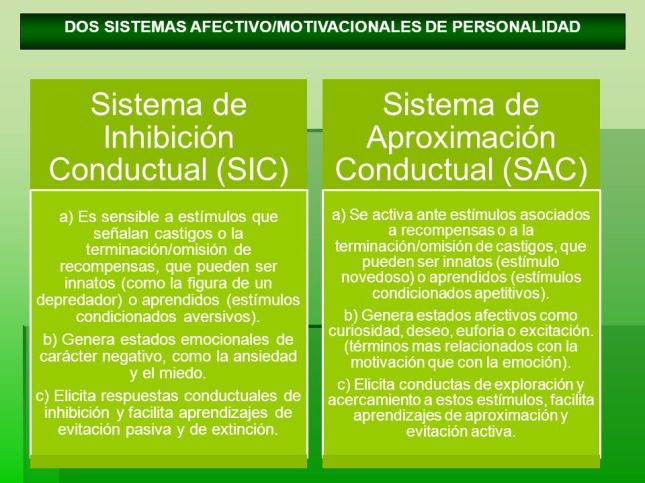
En el caso de la osteoporosis, la palanca sobre la que pivota todo el proceso anterior es el “riesgo de fractura” promovido por toda clase de instituciones de salud públicas y privadas instituidas con un objetivo de prevención y promoción. Para que el riesgo sea una herramienta de gobernanza, es preciso que se muestre más su aspecto de control que su aspecto de incertidumbre. Los medios de comunicación de masas y gestión de la información procuran concienciar (de forma sesgada) a la población de este riesgo. A los profesionales sanitarios se les lleva a la obligación de informar de los riesgos de fractura y vigilar el proceso de gestión de esos riesgos (con apoyo, cuando es preciso, de la Medicina Basada en la Evidencia). Los consumidores se van así independizandose de los profesionales y sus opiniones. Los profesionales pierden así poder en favor de los gobiernos y los grupos económicos.
El poder político ejerce control haciendo creer al individuo que es él quien se autocontrola y controla su destino voluntariamente (Deleuze, 1995). Se le hace pensar al individuo, la mujer básicamente, que tiene el deber y el derecho como consumidor (su poder se deriva de su capacidad de compra en lugar de su derecho social de ciudadano) de autogobernarse y «empoderarse» (desarrollar el propio potencial) hacia la salud (Castel, 1984:218) en general y la ósea en particular. La medicina tecnocientífica y sus subespecialidades, tal el caso de la nueva salud pública, han desarrollado discursos ilusorios según los cuales se puede mantener cuerpo y mente jóvenes y energéticos si ejercemos estricto control sobre los riesgos que nos amenazan, especialmente aquellos relacionados con los estilos de vida. Enfocando así las causas en la personas más que en las circunstancias.
El gobierno hace creer que hay motivos morales (evitar gastos y esfuerzos a la sociedad) y racionales o de eficiencia (Dean, 1999b) con el riesgo de quedar excluido si no se «cumple debidamente». De ahí se derivan sentimientos de culpa, preocupación y vulnerabilidad en los ciudadanos (Verweij, 1999).
Eso sí, solo se plantea la posibilidad de disminuir el riesgo de fractura en personas, poblaciones y países ricos. El precio es la detracción de recursos de la atención curativa a la pseudopreventiva y yatrogénica en las poblaciones pudientes y la profundización en las diferencias sociales. Se adormece la conciencia crítica mediante explicaciones individualizadas más que por las contextualizadas y, en definitiva se refuerza el poder no democrático.